დეფინიცია, ეტიოლოგია, კლასიფიკაცია, დიაგნოსტიკა, მკურნალობა
ნერვ-კუნთოვანი დაავადებები წარმოადგენს ჩონჩხის კუნთებისა და კიდურებში არსებული ნერვების (მოტორული, სენსორული) დაავადებათა ჯგუფს, რომლის დროსაც პირველადი პათოლოგიური პროცესი აღინიშნება უშუალოდ კუნთში, ან ნერვში. ამ დროს ცენტრალური ნერვული სისტემა არ არის დაზიანებული. ნერვ-კუნთოვანი დაავადებები, რომელთაც მნიშვნელოვანი ადგილი უკავია კლინიკურ ნევროლოგიაში, ასევე ცნობილია პერიფერიული ნერვული სისტემის დაავადებათა სახელით.
ნერვ-კუნთოვანი დაავადებების კლასიფიკაცია ხდება პათოლოგიური პროცესის ანატომიური გავრცელების მიხედვით. პათოლოგიური ცვლილებები აღინიშნება:
- განივზოლიან კუნთში (კუნთოვანი დისტროფიები, კონგენიტალური მიოპათიები, მეტაბოლური და ანთებითი მიოპათიები);
- ზურგის ტვინში მდებარე მოტორულ უჯრედში (სპინალური კუნთთა ატროფია);
- ნერვში (მემკვიდრული პოლინეიროპათიები, ანთებითი ნეიროპათიები);
- სინაფსში – ნერვიდან კუნთში იმპულსის გადაცემის ადგილას (მიასთენია, კონგენიტალური მიასთენიის სინდრომი, ნეონატალური მიასთენია).
1. კუნთოვანი დისტროფიები – ყველაზე ხშირი ფორმაა დუშენისა და ბეკერის კუნთა დისტროფია, რომელსაც იწვევს კუნთებში ცილის – დისტროფინის არარსებობა ან მნიშვნელოვანი შემცირება. ამ დროს პათოლოგიური პროცესი მოიცავს კუნთის ბოჭკოებს, ხოლო ზურგის ტვინში მდებარე ნერვული მამოძრავებელი უჯრედები, ზურგის ტვინიდან გამომავალი ნერვები და ნერვის დაბოლოება – დაზიანებული არ არის. დაავადება გხვდება ბიჭებში და გენეტიკური გადაცემით ხასიათდება. დუშენის დაავადება იწყება 5 წლამდე. პირველ ნიშანს წარმოადგენს კიბეზე ასვლისა და იატაკიდან წამოდგომის გაძნელება.
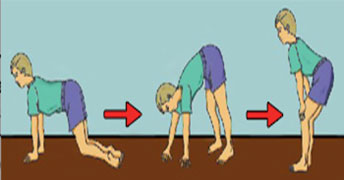
სიარული ხდება იხვისებური. დამახასიათებელია კანჭის კუნთთა გადიდება. კოჭ-წვივის სახსრებში ვითარდება კონტრაქტურები. 8-12 წლის ასაკში პაციენტები კარგავენ დამოუკიდებლად სიარულის უნარს. კორტიკოსტეროიდებით მკურნალობა 3-4 წლით ახანგრძლივებს დამოუკიდებელ გადაადგილებას. დაავადებულთა დიდ ნაწილს აღენიშნება მენტალური პრობლემები, კარდიომიოპათია.
ბეკერის კუნთთა დისტროფია იწყება მოგვიანებით ასაკში 8-10 წლის შემდეგ. კლინიკური ნიშნები იგივეა, რაც დუშენის დისტროფიის დროს. ამ ფორმის დროს პაციენტი უფრო დიდხანს ინარჩუნებს დამოუკიდებელი გადაადგილების უნარს.
დიაგნოსტიკა – სისხლში კუნთის ფერმენტის კრეატინკინაზის განსაზღვრა-მნიშვნელოვნად მომატებულია ორივე ფორმის დროს.
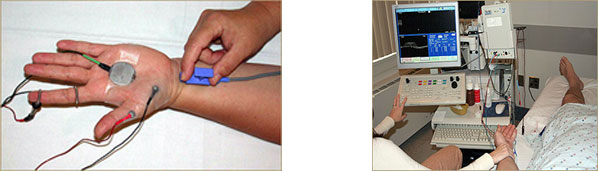
ელექტრონეიროგრაფიული კვლევა-მიოპათიური ჩანაწერი. გენეტიკური კვლევა
კუნთის ბიოფსია.
მკურნალობა ძირითადად ემყარება ფუნქიური დამოუკიდებლობისა და ცხოვრების ხარისხის შენარჩუნებას. ფიზიკური თერაპია მიმართულია კონტრაქტურებისა და სქოლიოზის განვითარების წინააღმდეგ. ორთოზების გამოყენება და მყესებზე დროულად ჩატარებული ქირურგიული ჩარევა აუმჯობესებს სიარულს. საჭიროების შემთხვევაში ტარდება ელექტროკარდიოგრაფიული და ექოკარდიოგრაფიული მონიტირინგი. სასუნთქი კუნთების სისუსტით გამოწვეული სუნთქვის უკმარისობის თავიდან ასაცილებლად პაციენტს უნდა უტარდებოდეს სპირომეტრია – ჩასუნთქვა-ამოსუნთქვის შეფასება. საჭიროების შემთხვევაში აუცილებელია დამხმარე ვენტილაცია.
თანდაყოლილ მიოპათიები – გამოვლენა ხდება ჩვილობის ან ადრეული ბავშვობის ასაკში კუნთების ზოგადი მოდუნებით. მისთვის დამახასიათებელია კუნთების ჰისტოქიმიური და ულტრასტრუქტურული ცვლილებები, ნელი პროგრესირება. მნიშვნელოვანია ისეთი კლინიკური ნიშანი როგორიც არის დაშვებული ქუთუთოები, კარდიომოიპათია. არსებობს თანდაყოლილი მიოპათიების გენეტიკური და მორფოლოგიურ ცვლილებებზე დაფუძნებული კლასიფიკაცია, რომლის მიხედვითაც გამოიყოფა მიოპათიები:
- ცილის დაგროვებით;
- მიოპათიები ღერძით;
- მიოპათიები ცენტრალური ბირთვით;
- მიოპათიები ბოჭკოების ზომის ცვლილებით;
- დიაგნოსტიკა- კრეატინკინაზა უმეტეს შემთხვევასი ნორმაშია;
- ელექტრონეირომიოგრაფიული კვლევა ნორმაშია.
დიაგნოზის დადგენა ხორციელდება კუნთის ბიოფსიით.
მკურნალობა ძირითადად ეფუძნება რეაბილიტაციას, რომლის ძირითად მიზანს წარმოადგენს ფუნქციური დამოუკიდებლობისა და ცხოვრების ხარისხის შენარჩუნება. მნიშვნელოვანია სასუნთქი სისტემის, სქოლიოზის და დამოუკიდებლად გადაადგილების უნარის მუდმივი შეფასება.
2. სპინალური კუნთოვანი ატროფია ეს არის კუნთოვანი სისუსტით მიმდინარე ზურგის ტვინში მდებარე მამოძრავებელი უჯრედების (მოტონეირონები) მემკვიდრული პროგრესული დაავადებაა, რომელიც გამოწვეულია ამ უჯრედების ნელი გადაგვარებით (დეგენერაციით).
გამოყოფილია ამ დაავადების 3 ძირითად ტიპი:
- ვერდინგ-ჰოფმანის დაავადება-გამოვლინება ხდება ძირითადად სიცოცხლის პირველ თვეებში. ბავშვს უჭირს თავის ჭერა, სუსტად ტირის და ხველაც სუსტიია. ახასიათებს ხშირი გადაცდენა კვების დროს. გამოხატულია სასუნთქი კუნთების სისუსტე. 7-8 თვისთვის დამოუკიდებლად ჯდომა ვერ ხერხდება.
- ბავშვობის შუალედური ფორმა – სისუსტე შედარებით გვიან ვითარდება. შესაძლებელია დამოუკიდებლად ჯდომა, ვითარდება სახსროვანი კონტრაქტურები, აღენიშნება საკვების გადაცდენა.
- კუგელბერ-ვილანდერის დაავადება- ხასიათდება გვიანი დასაწყისით. პაციენტებს შეუძლია დამოუკიდებლად სიარული. ვლინდება სქოლიოზი, ყლაპვისა და ხველის სიძნელეები. დამახასიათებელია პროქსიმალური კუნთების სიმეტრიული სისუსტე. მიმდინარეობა პროგრესულია, რომლის ტემპი ასაკის მატებასთან ერთად კლებულობს.
დიაგნოსტიკა ემყარება:
- ელექტრონეირომიოგრაფიულ კვლევას – ნეიროგენული ჩანაწერი;
- კრეატინკინაზის განსაზღვრას სისხლში;
- გენეტიკურ კვლევას-დელეციის ტესტს.
ვერდინგ-ჰოფმანის მქონე პაციენტთა მოვლა და მკურნალობა მოიცავს-ტრაქეოსტომას, დამხმარე ვენტილაციასა და ზონდით კვებას. დანარჩენი ფორმების შემთხვევაში მკურნალობა სიმპტომატურია და მიმართულია ხერხემლისა და ქვედა კიდურების დეფორმაციების პრევენციის მხრივ.
მნიშვნელოვანია აღნიშნული დაავადებების დროული ამოცნობა და სწორი მართვა.
3. პერიპერიული ნეირიპათიები: პათოლოგიური ცვლილებები შესაძლებელია აზიანებდეს კიდურებში არსებული ნერვების ბოჭკოებს (მოტორული და სენსორული). იმის მიხედვით თუ რამდენი ნერვია და ნერვის რა ანატომიური ნაწილია დაზიანებული, პერიფერიული ნეიროპათიები იყოფა შემდეგ სახეებად: პოლინეიროპათია; მონონეიროპათია; მრავლობითი მონონევრიტი; რადიკულოპათია; პოლირადიკულოპათია; პლექსოპათია (მხრის, წელის წნული).
პერიფერიული ნერვული სისტემის ყველაზე ხშირ დეგენერაციულ დაავადებას წარმოადგენს პერიპერიული მოტორული და სენსორული პოლინეიროპათია, რომელიც ცნობილია Charcot-Marie-Tooth–ის სახელით. კიდურებში არსებული ნერვებში ვითარდება დეგენერაციული ცვლილებები, რაც იწვევს სიარულის გაძნელებას, ხშირ ვარდნას, კუნთთა ატროფიებს და მოგვიანებით კი ტერფის დეფორმაციას რაც ამორჩევითად დამახასიათებელია ამ დაავადებისთვის..
კლასიფიკაცია ეყრდნობა დაზიანების გავრცელების ტიპს და მემკვიდრული გადაცემის სახეს. მოლეკულური გენეტიკის განვითარებამ შესაძლებელი გახადა მემკვიდრული მოტორული და სენსორული ნეიროპათიის რამოდენიმე ტიპის ცალკე გამოყოპა.
დიაგნოზი ემყარება ელექტრონეირომიოგრაფიულ კვლევას (დამახასიათებელია ელექტრული იმპულსის სიჩქარის დაქვეითება). გაურკვეველ შემთხვევებში მიმართავენ მოლეკულურ-გენეტიკურ კვლევასაც.
მკურნალობა ეფუძნება სხვადასხვა სპეციალისტების (ფიზიკური თერაპევტი, ოკუპაციური თერაპევტი, ორთოპედი, ნევროლოგი) გუნდურ მეთვალყურეობას, რეაბილიტაციას. კონტრაქტურების პრევენციას, ფიქსირებული კონტრაქტურების შემთხვევაში მოწოდებულია ქირურგიული მკურნალობა.
4. მიასთენია - ბავშვთა ასაკის ნერვ-კუნთოვანი სინაფსის ყველაზე ხშირ დაავადებაა. ღომელიც აუტოიმუნურია. Mმისი მიზეზი ნერვიდან კუნთში იმპულსის გადაცემის ადგილას-სინაფსში იმპულსის მიმღები რეცეპტორების შემცირებაა. რეცეპტორების შემცირებას განაპირობებს ორგანიზმში გამომუშავებული ანტისხეულები, რომლის ეტიოლოგია უცნობია. სიმპტომები შეიმჩნევა ერთი წლის ზემოთ ასაკიდან. პაციენტებს აღენიშნებათ სისუსტე, ადვილად დაღლა განსაკუთრებით დღის მეორე ნახევარში. ღეჭვისა და ყლაპვის გაძნელება. დაშვებული ქუთუთოები, მხედველობის გაორება. მიასთენიის გენერალიზებული ფორმების დროს სისუსტე ვრცელდება კიდურების კუნთებზეც. დადგენილია მიასთენიის კავშირი სხვა აუტოიმუნურ პროცესებთან- ფარისებრ ჯირკვლის პათოლოგიასა და მკერდუკანა ჯირკვლის დაავადებასთან (თიმომა). დაავადების სიმძიმე გამოვლინდება დაავადების მიმდინარეობის შედარებით ადრეულ პერიოდში. Aარსებობს მიასთენიის კლინიკური ფორმების ცალკე კლასიპიკაცია (ოსერმანის) .
დიაგნოსტიკა ემყარება სისხლში აცეტილქოლინის რეცეპტორების მიმართ ანტისხეულების აღმოჩენას და ელექტრონეირომიოგრაფიულ კვლევას (განმეორებითი სტიმულაციით დეკრემენტის არსებობა).
მკურნალობა ძირითადად გამოიყენება მედიკამენტები, რომლებიც თრუნავენ აცეტილქოლინესტერაზას (ნეოსტიგმინი, პირიდოსტიგმინი), ასევე პლაზმაფერეზი და ინტრავენური იმუნოგლობულინი, იმუნოსუპრესორები. ზოგიერთ შემთხვევებში მიმართავენ მკერდუკანა ჯირკვლის ამოკვეთასაც.



 ცენტრის ბაზაზე, პირველად საქართველოში ვახდენთ ბავშვის დიაგნოსტირებას „სენსორული…
ცენტრის ბაზაზე, პირველად საქართველოში ვახდენთ ბავშვის დიაგნოსტირებას „სენსორული… 2016 წლის 1 ნოემბრიდან ნეიროგანვითარების ცენტრი იწყებს კრიზისული ინტერვენციის…
2016 წლის 1 ნოემბრიდან ნეიროგანვითარების ცენტრი იწყებს კრიზისული ინტერვენციის…